Простейшие, обитающие в легких - Морфология и систематика простейших
Пневмоцисты (Pneumocystis carinii) - относится к своеобразной группе паразитов класса "Споровики", не имеющих полового процесса. Является возбудителем пневмоцистоза.
В последнее время благодаря молекулярной биологии появились данные, позволившие некоторым исследователям отнести Р. Carinii к грибам.
Пневмоциста имеет тонкую капсулу, может быть круглой или серповидной формы. Ее при световой микроскопии ошибочно можно принять за дрожжи или эритроциты.
Трофозоиты имеют неправильную овальную форму, размеры их от 1 до 5 мкм. В их цитоплазме содержатся митохондрии, а диссимиляция происходит аэробно.
В альвеолярной ткани можно обнаружить 2 основные формы этого микроорганизма: мелкие одноядерные трофозоиты (1-5 мкм.) и размножающиеся бинарным делением цисты (10 мкм.), имеющие толстую стенку и содержащие от 2 до 8 клеток (1-2 мкм.), называющиеся спорозоитами. Когда зрелая циста разрывается, спорозоиты либо продолжают цикл развития в альвеолах, превращаясь в трофозоиты, либо выходят во внешнюю среду (с капельками слизи при кашле) и в случае обретения нового хозяина также включаются в свой цикл развития.
Пневмоцисты широко распространены у людей и животных. Человек заражается воздушно-капельным путем.
Клинические признаки пневмоцистоза наблюдаются лишь у ослабленных детей и у иммунокомпрометированных лиц (больные СПИДом, а также пациенты, получающие иммуносупрессоры). Описаны вспышки пневмоцистной пневмонии в стационарах, где находились на лечении больные с вышеуказанной патологией.
Заболевания развиваются только у лиц с первичными или приобретенными нарушениями иммунитета.
Имеются сведения о том, что если больных СПИДом удается спасти от пневмоцитоза, то жизнь их значительно продлевается.
Профилактика пневмоцистоза сложна в связи с широкой распространенностью паразита у здоровых людей и домашних животных. Поэтому эффективной мерой профилактики является только вакцинация людей с иммунодефицитом специальными вакцинами, получаемыми методами генетической инженерии.
Токсоплазма (Toksoplazma gondii) - возбудитель токсоплазмоза. Класс "Споровики".
Тело токсоплазмы имеет полулунную или овальную форму. Передний конец тела заострен. Размеры токсоплазм колеблются от 4 до 9 мкм. в длину и от 2-4 мкм. в ширину. При наблюдении в обычном световом микроскопе у токсоплазм на фоне голубой цитоплазмы выделяется карминово-красное пузырьковидное ядро. С помощью электронного микроскопа можно обнаружить, что на переднем конце тела токсоплазмы имеется спиралевидная структура - так называемый коноид. От него по поверхности тела расходятся тончайшие фибриллы (микротрубочки), видимо выполняющие функцию двигательного аппарата. От кольца внутри коноида отходят своеобразные тяжи - токсонемы.
Токсоплазмы относятся к внутриклеточным паразитам. Они размножаются только внутри живых клеток в организмах человека или животных. Проникают токсоплазмы в клетки активно, совершая передним концом тела вращательное движение.
В клетке токсоплазмы размножаются путем так называемой эндогении, или внутреннего почкования, когда внутри материнской клетки образуются 2 дочерние. В результате многократных делений (шизогонии) в цитоплазме клетки - хозяина образуется скопление токсоплазм - так называемых псевдоцист. После разрушения клетки хозяина паразиты освобождаются и проникают в новые клетки, где продолжают размножаться. Цисты круглой или овальной формы, окруженные эластичной двухконтурной оболочкой. Число токсоплазм внутри одной цисты велико: нередко здесь можно обнаружить сотни паразитов.
Токсоплазмы способны размножать в самых различных клетках: макрофагах, эпителиальных, мышечных, нервных и др. Размножение токсоплазм в клетке приводит к ее гибели. В результате гибели группы зараженных клеток в органах образуются очажки некроза.
Иммунологические исследования показали, что на Земле токсоплазмами заражено более 500 млн. человек.
Жизненный цикл токсоплазмы: в нем чередуются стадии шизогонии, гаметогонии и спорогонии.
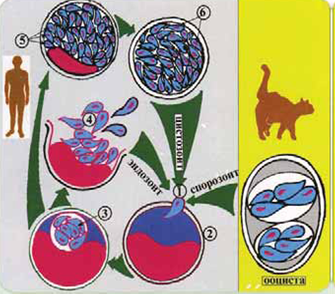
Основные хозяева паразита - домашние кошки и дикие виды семейства "Кошачьих". Они заражаются, поедая больных грызунов, птиц или инвазированное мясо крупных животных. Паразиты у них сосредоточиваются в клетках кишечника, размножаются шизогонией, а затем образуют гаметы. После копуляции гамет формируются ооцисты, которые выделяются во внешнюю среду. В них происходит спорогония, т. е. деление зиготы под оболочкой. Спороцисты со спорозоитами рассеиваются кошками и попадают к промежуточным хозяевам, которыми могут быть человек, почти все млекопитающие, птицы и даже пресмыкающиеся.
В клетках большинства их органов происходит бесполое размножение токсоплазм в форме множественного деления. В результате образуются группы, состоящие из многих сотен отдельных паразитов. Эти группы могут распадаться, и тогда отдельные токсоплазмы внедряются с помощью специфической органеллы проникновения - коноида - в неповрежденные клетки, в которых вновь происходит шизогония.
Другие такие группы покрываются плотной оболочкой и формируют цисты. Цисты очень устойчивы и могут находиться в состоянии покоя в органах хозяев. В окружающую среду они не выделяются. Цикл развития замыкается при поедании кошками органов промежуточных хозяев с цистами.
Промежуточные хозяева могут заражаться токсоплазмами не только от основного хозяина, но и при поедании друг друга. Возможно и внутриутробное заражение плода от больной беременной самки, когда паразиты проникают через плаценту.
Пути заражения токсоплазмозом человека:
При поедании мяса инвазированных животных.
С молоком и молочными продуктами.
Через кожу и слизистые оболочки при уходе за больными животными, при обработке шкур и разделке животного сырья.
Внутриутробно через плаценту.
При медицинских манипуляциях переливания крови и лейкоцитарной массы, при пересадках органов, сопровождающихся приемом иммунодепрессивных препаратов.
Наиболее опасным является трансплацентарное заражение. При этом возможно рождение детей с множественными врожденными пороками развития, в первую очередь головного мозга.
Лабораторная диагностика основана главным образом на применении серологических методов: РСК, РПГА, непрямой реакции иммунофлюоресценции, реакции агглютинации с латексом, иммуноферментного анализа и др.
Наиболее ценные данные получают при выделении токсоплазм на лабораторных животных, зараженных материалом от больных людей.
Профилактика: термическая обработка животных продуктов питания, санитарный контроль на бойнях и мясокомбинатах, предотвращение тесных контактов детей и беременных женщин с домашними животными.
Микроорганизм инфузория споровик паразит
Саркоцисты (Sarcocystys hominis, S. Suihominis, S. lindemanni) - возбудители саркоцистозов. Цикл развития сходен с циклом развития токсоплазмы.
Основной хозяин - человек, животные - промежуточные хозяева. У человека также поражается кишечник. Но степень поражения его очень незначительна. Врачи обычно не ставят правильного диагноза, а заболевание заканчивается быстрым самоизлечением. Заражение происходит при употреблении в пищу сырого или полусырого мяса.
Лейшмании (Leischmania) - класс "Жгутиковые" - возбудитель лейшманиозов.
Заболевания человека вызываются несколькими видами и подвидами паразитов, которые выделяются в 4 комплекса:
L. donovani - возбудитель висцерального лейшманиоза;
L. tropica - возбудитель кожного лейшманиоза;
L. mexicana - возбудитель лейшманиоза Центральной Америки;
L. brasiliensis - возбудитель бразильского лейшманиоза.
Все виды сходны морфологически и имеют одинаковые циклы развития.
Они существуют в двух формах:
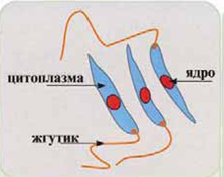
Безжгутиковая, или лейшманиальная (3-5 мкм в диаметре, с круглым ядром, занимающим около ј цитоплазмы; жгутика нет, на перпендикулярно клеточной поверхности располагается палочковидный кинетопласт. Обитает в клетках ретикулоэндотелиальной системы человека и ряда млекопитающих - грызунов, собак и лис);
Жгутиковая, или промастиготная (длина до 25 мкм, спереди находится жгутик, у основания которого хорошо виден кинетопласт. Обитает в пищеварительной системе москитов).
Безжгутиковая форма, посеянная на культуральную среду, превращается в жгутиковую. Лейшманиозы широко распространены в странах с тропическим и субтропическим климатом на всех континентах там, где обитают москиты. Природными резервуарами являются грызуны, дикие и домашние животные. Заражение человека происходит при укусе инвазированными москитами.
Различают три основные формы лейшманиоза:
Кожная.
Слизисто-кожная.
Висцеральная.
Кожный лейшманиоз. Протекает относительно доброкачественно. Очаги поражения находятся в коже.
Возбудители: в Африке и Азии - L. tropica, а в Западном полушарии - L. mexicana и ряд штаммовL. brasiliensis.
Лейшмании L. tropica и L. mexicana вызывают на коже длительно не заживающие язвы на месте укусов москитами. Язвы заживают через несколько месяцев после образования, а на их месте остаются глубокие рубцы. Некоторые формы L. brasiliensis способны распространяться по лимфатическим сосудам кожи с образованием многочисленных кожных язв в отдалении от мест укусов.
Слизисто-кожный лейшманиоз.
Возбудитель: подвид L. brasiliensis brasiliensis. При этой форме заболевания паразиты проникают из кожи по кровеносным сосудам в носоглотку, гортань, мягкое небо, половые органы, поселяются в макрофагах соединительных тканей этих органов и вызывают здесь деструктивные воспаления.
Висцеральный лейшманиоз.
Возбудитель: L. donovati. Заболевание начинается через несколько месяцев или даже лет после заражения как системная инфекция. Паразиты размножаются в макрофагах и в моноцитах крови. Нарушаются функции печени, кроветворения. Очень сильная интоксикация. При отсутствии лечения заболевание заканчивается летально.
Лабораторная диагностика. Амастиготы лейшманий выявляются в мазках, приготовленных из соскобов кожных поражений, пунктата костного мозга, окрашенных краской Романовского-Гимза. В некоторых случаях используют серодиагностические реакции (непрямая иммунофлюоресценция, иммуноферментный анализ и др.).
Профилактика: Борьба с переносчиками и уничтожение природных резервуаров (грызунов и бродячих собак), а также профилактические прививки.
Похожие статьи
-
Вступление, Характеристика простейших - Морфология и систематика простейших
Простейшие - эукариотические одноклеточные мокроорганизмы, относящиеся к царству Protozoa подцарству Animalia, которое включает 7 типов. Представители...
-
От специфики органа, являющегося средой обитания паразита, зависят пути проникновения и патогенное действие паразита, а также методы диагностики...
-
Классификация простейших, Характеристика класса - Морфология и систематика простейших
Медицинское значение имеют простейшие относящиеся к классам: Саркодовые; Жгутиковые; Споровики; Инфузории. Характеристика класса Саркодовые:...
-
ТОКСОПЛАЗМА - Toxoplasma gondii - возбудитель токсоплазмоза человека и животных. Токсоплазмоз-антропозооноз, природно-очаговое заболевание....
-
Простейшие, обитающие в толстой кишке - Морфология и систематика простейших
Большинство простейших, обитающих в слизи, покрывающей эпителий крипт, являются комменсалами. Два вида простейших - дизентерийная амеба и балантидий -...
-
Малярийные плазмодии Plasmodium (кл. Споровики) - возбудители малярии. Известны следующие виды малярийных плазмодиев, паразитирующие у человека: P. vivax...
-
Ttypanosoma brucei gambiense и T. b. rhodesiense (кл. Жгутиковые) - возбудители африканского трипаносомоза, или сонной болезни. Паразит имеет извилистую...
-
Эхинококк Echinococcus granulosus - возбудитель эхшюкоккоза. Половозрелая форма имеет головку с крючьями и 3-4 членика разной степени зрелости. Последний...
-
СОСАЛЬЩИКИ КРОВЯНЫЕ - ШИСТОЗОМЫ: Schistosoma haematobium, Sch. mansoni, Sch. japonicum, Sch. intercalatum - возбудители мочеполового, кишечного японского...
-
СОСАЛЬЩИК ЛАНЦЕТОВИДНЫЙ - Dicrocoelium lanceatum - возбудитель дикроцелиоза - антропозооноза, природно-очагового заболевания. Географическое...
-
Простейшие, обитающие в тонкой кишке - Морфология и систематика простейших
Лямблия (Lamblia inteslinalis) - класс "Жгутиковые" - возбудитель лямблиоза, которым чаще болеют дети. Форма паразита напоминает грушу, разрезанную...
-
ЦЕПЕНЬ БЫЧИЙ или ЦЕПЕНЬ НЕВООРУЖЕННЫЙ - Taeniarhynchus saginatus (Taenia saginatus) - возбудитель тениаринхоза - антропозооноза. Географическое...
-
БАЛАНТИДИЙ - Balantidium coli - возбудитель балантидиаза - антропозооноза. Географическое распространение - повсеместно. Локализация - толстый кишечник,...
-
Простейшие, обитающие в половых органах - Морфология и систематика простейших
Влагалищная трихомонада (Tnchamonas vaginalis) - класс "Жгутиковые" - возбудитель трихомоноза. Длина этого паразита 14-30 мкм. Форма тела грушевидная. На...
-
ЦЕПЕНЬ КАРЛИКОВЫЙ - Hymenolepis папа - возбудитель гименолепидоза - антропо-зооноза, природно-очагового заболевания. Географическое распространение -...
-
СОСАЛЬЩИК КОШАЧИЙ ИЛИ СИБИРСКИЙ - Opisthorchis felineus (КОШАЧЬЯ ДВУУСТКА) и БЕЛИЧЬЯ ДВУУСТКА - О. viverrini - возбудители описторхоза - антропозооноза,...
-
К постоянным кровососущим паразитам человека из класса насекомых относятся только вши. Человек для них является единственным хозяином, поэтому и...
-
Мухи - известны как наиболее активные механические переносчики возбудителей заболеваний. Как и у всех двукрылых, у мух одна пара передних крыльев;...
-
УГРИЦА КИШЕЧНАЯ - Strongyloides stercoralis - возбудитель стронгилоидоза - антропоноза. Географическое распространение - распространен в тех же районах,...
-
СОСАЛЬЩИК ПЕЧЕНОЧНЫЙ - Fasciola hepatica - возбудитель фасциолеза - антропозооноза, природно-очагового заболевания. Географическое распространение -...
-
АСКАРИДА ЧЕЛОВЕЧЕСКАЯ - Ascaris lumbricoides - возбудитель аскаридоза - антропоноза. Географическое распространение - по всему земному шару, за...
-
Кривоголовка двенадцатиперстной кишки Ankylostoma duodenale и некатор Necator americanus - оба вида относятся к сем. Анкилостомиды. Отличаются друг от...
-
СОСАЛЬЩИК ЛЕГОЧНЫЙ - Paragonimus westermani, P. ringeri - возбудители парагонимоза - антропозооноза. Географическое распространение - районы...
-
ВЛАСОГЛАВ ЧЕЛОВЕЧЕСКИЙ - Trichocephalus trichiurus - возбудитель трихоцефалеза - антропоноза. Географическое распространение - повсеместно. Локализация -...
-
Медицинское значение: а) переносчики возбудителей болезней человека; б) эктопаразиты; в) природные резервуары возбудителей; г) возбудители заболеваний...
-
РИШТА - Dracunculus medinensis - возбудитель дракункулеза - антропозооноза, природно - очагового заболевания. Географическое распространение - Африка,...
-
ВЛАСОГЛАВ ЧЕЛОВЕЧЕСКИЙ - Trichocephalus trichiurus - возбудитель трихоцефалеза - антропоноза. Географическое распространение - повсеместно. Локализация -...
-
ВУХЕРЕРИЯ - Wuchereria bancrofti и БРУГИЯ - Brugia malayi - возбудители вухерериоза и бругиоза - антропозоонозов. Природно-очаговые заболевания....
-
Лейшмании Leischmania (кл. Жгутиковые) - возбудители лейшманиозов. Заболевания человека вызываются несколькими видами и подвидами паразитов, которые...
-
ЛЕНТЕЦ ШИРОКИЙ - Diphyllobothrium latum - возбудитель дифиллоботриоза - антропо-зооноза, природно-очагового заболевания. Географическое распространение -...
-
ОСТРИЦА - Enterobius vermicularis - возбудитель энтеробиоза - антропоноза. Географическое распространение - повсеместно. Локализация - нижний отдел...
-
Представители этого класса - самые примитивные простейшие. Форма их тела непостоянна. Передвигаются они с помощью ложноножек. Обитают в пресных водах, в...
-
Паразитология - это раздел биологии изучающий морфологию и экологию паразитов, их взаимодействие с другими организмами и, а так же изучает болезни,...
-
В тонкой кишке человека паразитирует единственный вид простейших - лямблия Lamblia intestinalis (кл. Жгутиковые) - возбудитель лямблиоза, которым чаще...
-
Медицинская арахноэнтомология изучает представителей типа Членистоногие Arthropoda, имеющих медицинское значение. Тип Членистоногие содержит более 1,5...
-
Кольчатые черви (кольчецы, аннелиды), тип червей. Тело поделено внутренними перегородками на сегменты, которым соответствует наружная кольчатость. Длина...
-
Лес представляет собой определенный тип экосистем, где основой являются древесные растения. Ксилофильные (связанные в своем развитии с корой и...
-
Микоплазмы, Спирохеты - Изучение морфологии микроорганизмов
Микоплазмы - клетки, не имеющие клеточной стенки, но окруженные трехслойной липопротеидной цитоплазматической мембраной. Микоплазмы могут быть...
-
Время лета и его продолжительность весьма разнообразны и ограничены теплым временем года в умеренных широтах. Наиболее ранними формами на юге средней...
-
Жук биология вредитель экосистема Усачим, или дровосемки (лат. Cerambycidae) -- разветвленное и многочисленное (пятое по количеству видов) семейство...
Простейшие, обитающие в легких - Морфология и систематика простейших