ІY. ОБЩАЯ ХАРАКТЕРИСТИКА ЗАБОЛЕВАНИЙ, ОТНОСЯЩИХСЯ К ДИФФЕРЕНЦИРОВАННОЙ ДИСПЛАЗИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ - Наследственные болезни обмена соединительной ткани
Заболевания, относящиеся к дифференцированной дисплазии соединительной ткани, встречаются в популяции достаточно редко. Например, несовершенный остеогенез с частотой 1:10000; синдром Элерса-Данло - 1:100000; синдром Марфана - 1:25000-68000.
По своей молекулярно-генетической сути в большинстве случаев - это наследственные коллагенопатии. Клинически коллагенопатии проявляются различными формами несовершенного остеогенеза, синдрома Элерса-Данло, сосудистых нарушений, буллезного эпидермолиза, хондродисплазий, аномалий суставов, офтальмопатий, нефропатий, тугоухости, миопатий, дистрофии зубов и ногтей, патологии сердца и др. Для большинства из этих заболеваний характерен синдромальный характер поражения с преимущественной локализацией патологических процессов в специфических соединительных тканях. Особенности клинического течения конкретного заболевания зависят от характера мутационного повреждения гена, определяющего биохимический дефект соответствующего коллагена.
Раздел ІY-А Синдром Элерса-Данло
Синдром Элерса-Данло - группа заболеваний соединительной ткани, обусловленная нарушением синтеза или метаболизмом коллагена. В основе заболевания лежит генетически детерминированное нарушение синтеза волокон соединительной ткани.
Особенностью заболевания является повышенная растяжимость кожи, разболтанность суставов, легкость разрывов соединительной ткани, геморрагический диатез, плохое заживление ран.
Обычно дети, страдающие синдром Элерса-Данло, рождаются недоношенными. Уже в периоде новорожденности обращает на себя внимание очень тонкая и растяжимая кожа, часто выявляются телеангиэктазии. В последующем - образуются кожные складки в области суставов (преимущественно коленных и локтевых). При небольшом физическом воздействии кожа разрывается, и в последствии плохо заживает. Формируются атрофические рубцы. В области рубцов откладывается кальций. Наиболее часто кальцификаты обнаруживаются и прощупываются в области локтевых и коленных суставов. Рубцы могут образоваться вокруг рта, и тогда рот приобретает форму "рыбьего".
У детей, страдающих синдромом Элерса-Данло, наблюдается чрезмерная подвижность ("разболтанность") суставов, нарушается походка, легко развивается кифоз, у отдельных больных формируются артриты, значительно снижается мышечный тонус.
Выделяют ряд стигм дисэмбриогенеза, характерных для больных с синдром Элерса-Данло. Так, склеры у них часто имеют голубоватый оттенок; может быть "третье" веко -- эпикантус (складка кожи полулунной формы в области внутреннего угла глазной щели). У многих больных диагностируются врожденные пороки сердца (чаще всего дефекты межжелудочковой, межпредсердной перегородок, тетрада Фалло, стеноз легочной артерии), дефекты развития почек, пупочные, паховые грыжи.
У большинства больных с синдромом Элерса-Данло имеется геморрагический диатез, который проявляется выраженными экхимозами ("синяками") на коже, иногда петехиальной сыпью, подкожными гематомами, кровоточивостью слизистых оболочек, десневыми, носовыми кровотечениями, возможны кровохаркания и желудочно-кишечные кровотечения. Геморрагический синдром обусловлен истончением сосудистой стенки в связи с нарушением синтеза в ней коллагена, у отдельных больных может наблюдаться нарушение агрегации тромбоцитов.
В зависимости от клинических особенностей заболевания, а также ультраструктурных и биохимических дефектов коллагена различают следующие типы синдрома Элерса-Данло:
Тип 1(тяжелый). Этот тип характеризуется выраженными клиническими проявлениями, в том числе геморрагическим синдромом, тяжелым течением заболевания, наследованием по аутосомно-доминантному типу.
Тип II (среднетяжелый). Характеризуется менее выраженым геморрагический синдром и гипермобильность суставов. Тип наследования - аутосомно-доминантный.
Тип III (доброкачественный). Наследуется аутосомно-доминантно. Кожные изменения минимальные, геморрагический диатез практически отсутствует. Характерна - разболтанность суставов, у некоторых больных развивается артрит.
Тип IY (экхимозный). Этот клинический тип заболевания развивается вследствие точечной мутации и делеции СОL 3А1 гена, расположенного на длинном плече 2-й хромосомы. Вследствие этой генетической аномалии наблюдается продукция патологического ІІІ-го типа коллагена, который в избытке накапливается в сосудистой стенке, в частности, в артериях. Сосудистая стенка расслаивается, развиваются артериальные аневризмы, которые легко разрываются, что сопровождается кровотечениями, часто возникающими спонтанно. Кожа у больных чрезвычайно тонкая, образует "папирусные" рубцы, сквозь нее просвечивает сосудистая сеточка.
Характерной клинической особенностью IV-го типа являются легко возникающие экхимозы, возможны носовые кровотечения, описаны случаи перфорации кишок. Изменения в суставах минимальные, гиперподвижность наблюдается преимущественно в суставах верхних конечностей.
Тип V. Наследование этого типа заболевания сцеплено с Х-хромосомой. Различают две клинические разновидности V типа.
- А) первый вариант характеризуется низкорослостью; развитием паховой, бедренной или пупочной грыжи; пролапсом митрального или трикуспидального клапанов различной степени выраженности; чрезмерной подвижностью, разболтанностью суставов. Биохимической особенностью этого варианта является дефицит фермента лизилоксидазы. Б) вторая разновидность V типа характеризуется выраженной растяжимостью и истончением кожи, достаточно часто -- геморрагическим диатезом, патологическая подвижность суставов выражена слабо. Биохимический дефект этой разновидности пока не установлен. При электронной микроскопии выявляется увеличение диаметра фибрилл коллагена.
Тип VI (глазной). Этот тип заболевания наследуется аутосомно-рецессивно. В Установлены у генные мутации в области 1-й хромосомы и снижение активности фермента лизилгидроксилазы. Характерными клиническими особенностями VI типа являются кифосколиоз (развивается уже в раннем детстве иногда даже вскоре после рождения); чрезмерные тонкость и растяжимость кожи; геморрагический диатез; поражение органа зрения (внут-риглазничные кровоизлияния, отслойка сетчатки, глаукома). При элек-тронномикроскопическом исследовании пораженной кожи выявляется уменьшение диаметра фибрилл коллагена.
Тип VII наследуется аутосомно-рецессивно. Характерными клиническими признаками являются низкорослость, врожденная разболтанность суставов со смещением суставных костей, сравнительно слабо выражены кожные изменения и геморрагический синдром.
Тип VIII (периодонтный) -- наследуется аутосомно-доминантно. Наиболее ярким клиническим признаком заболевания является тяжелый периодонтит и обусловленное этим раннее выпадение зубов. Кроме того, отмечается значительное истончение и растяжимость кожи, легкая ранимость ее, достаточно часто наблюдаются кожные геморрагии. Гиперподвижность суставов выражена умеренно.
Тип IX -- наследуется аутосомно-рецессивно. Наиболее характерными признаками заболевания являются умственная отсталость; выраженное истончение, растяжимость, ранимость кожи с кожными кровоизлияниями; гипермобильность суставов; паховые грыжи. У большинства больных с типом IX имеются нарушения обмена меди (низкий уровень меди и церулоплазмина в крови, повешенное содержание меди в клетках).
В настоящее время описан синдром Менкеса, который характеризуется тонкостью кожи; гипопигментацией; сосудистыми аневризмами, которые могут разрываться, образуя кожные, подкожные кровоизлияния и кровотечения различной локализации; дегенеративными изменениями нервной системы;необычной формой волос (они приобретают петлеобразную форму); недоразвитием подбородка. Причиной развития этого синдрома является мутация в области гена, кодирующего синтез медь-транспортирующей АТФ-азы.
В последние годы описан Х тип синдрома Элерса-Данло, который обусловлен дефектом синтеза фибронектина, но специфичные для этого типа мутации не обнаружены.
Таким образом, при всех типах заболевания легко возникают кожные геморрагии, даже при небольших травмах, ушибах и интенсивных занятиях спортом.
Лечение. Пациентам с синдромом Элерса -- Данло рекомендуется низкий или средний уровень физической активности (например: занятия плаванием, ходьбой на лыжах) Медикаментозное лечение больных заключается в коллагеннормализующая терапия. Метод основан на коррекции метаболизма коллагена и других компонентов соединительной ткани.
В последние годы была продемонстрирована недостаточность карнитина при синдроме Элерса -- Данло, составивших группу так называемых вторичных митохондриальных заболеваний, при которых дисфункция митохондрий, по-видимому, имеет вторичный характер, сопровождая основной патологический процесс.
При этих состояниях выявлены:
- - признаки снижения процессов клеточной биоэнергетики, на что указывают высокий уровень молочной и пировиноградной кислот в крови при высоком соотношении лактат/пируват, - увеличение содержания продуктов перекисного окисления липидов в крови, снижение антиокислительной активности плазмы, - низкие показатели активности ферментов энергетического обмена в лимфоцитах периферической крови, - увеличение количества "рваных" красных мышечных волокон (RRF) в биоптатах мышечной ткани.
Причины низкого уровня карнитина в крови у детей, страдающих синдромом Элерса -- Данло, остаются неясными. Однако очевидно, что больные нуждаются в назначении препаратов L-карнитина.
Тест-контроль к разделу ІY-А
15. Синдром Элерса-Данло - группа заболеваний соединительной ткани, обусловленная нарушением синтеза перечисленных ниже структур:
A. Нарушением синтеза эластических волокон
B. Нарушением синтеза фибробластов
C. Нарушением синтеза хондроцитов и хондробластов
D. Нарушением синтеза коллагена
E. Нарушением синтеза остеоцитов, остеобластов, остеокластов
16. Для синдрома Элерса-Данло характерна перечисленная ниже симптоматика:
A. Гиперакузия, плохой сон, задержка двигательного развития, симптом "вишневой косточки" на глазном дне
B. Аномалии скелета, ломкость и хрупкость костей, глухота
C. Отставание в психическом развитии, гипогликемия, ацетонурия, гиперлипидемия
D. Повышенная растяжимость кожи, разболтанность суставов, геморрагический диатез, плохое заживление ран
E. Аномалии скелета, глаз, сердечно-сосудистой системи
17. Какой тип кровоточивости (по Баркагану) характерен для синдрома Элерса-Данло:
A. Гематомний
B. Петехиально-пятнистый
C. Микроциркуляторо-гематомный
D. Васкулитно-пурпурный
E. Микроангиоматозный
18. Нарушение, какого звена гемостаза обуславливает появление геморрагий при синдроме Элерса-Данло:
A. Первичного
B. Вторичного
C. Третичного
D. Первичного и вторичного
19. К какой группе геморрагических заболеваний можно отнести геморрагии при синдроме Элерса-Данло:
A. Вазопатии
B. Тромбоцитопении и тромбоцитопатии
C. Коагулопатии
D. Смешаные (вазопатии и тромбоцитопатии)
20. Каков патогенез образования "рыбьего рта" при синдроме Элерса-Данло, из перечисленных ниже:
A. Является особенностью фенотипа синдрома Элерса-Данло
B. За счет атрофии мимических мышц
C. Вследствие постоянных микроразрывов соединительной ткани.
D. За счет гипертонуса мимических мышц
21. Какой из перечисленных ниже типов синдрома Элерса-Данло является наиболее тяжелым по клиническому течению:
A. Тип I
B. Тип II
C. Тип III
D. Тип IY
E. Cиндром Менкеса
22. Какой из перечисленных ниже типов синдрома Элерса-Данло наследуется сцеплено с Х-хромосомой:
A. Тип I
B. Тип II
C. Тип Y
D. Тип III
E. Тип IY
F. Cиндром Менкеса
23. Какой из перечисленных ниже типов синдрома Элерса-Данло наследуется аутосомно-рецессивно:
A. Тип II
B. Тип YIII
C. Тип Y
D. Тип III
E. Тип YI
F. Cиндром Менкеса
24. Из перечисленных ниже, выберите наиболее характерные клинические признаки VI типа синдрома Элерса-Данло:
A. Геморрагический синдром
B. Внутриглазничные кровоизлияния, отслойка сетчатки, глаукома
C. Гипопигментация кожи
D. Дегенеративные изменения нервной системы
E. Петлеобразная форма волос
25. Из перечисленных ниже, выберите наиболее характерные клинические признаки VIII типа синдрома Элерса-Данло:
A. Гипопигментация кожи
B. Гипремобильность суставов
C. Внутриглазничные кровоизлияния, отслойка сетчатки, глаукома
D. Геморрагический синдром
E. Дегенеративные изменения нервной системы
F. Периодонтит
26. Из перечисленных ниже, выберите наиболее характерные клинические признаки IX типа синдрома Элерса-Данло:
A. Периодонтит
B. Умственная отсталость
C. Дегенеративные изменения нервной системы
D. Гипопигментация кожи
E. Внутриглазничные кровоизлияния, отслойка сетчатки, глаукома
Раздел ІY - Б. СИНДРОМ МАРФАНА
Синдром Марфана - наследственное заболевание соединительной ткани с вовлечением скелетно-мышечной и сердечно-сосудистой систем и патологией глаз. Впервые описано Вильямсом в 1876 г.
Синдром Марфана (CM) - один из наиболее частых (5:100000) наследственных синдромов дизгистогенеза соединительной ткани. Тип наследования - аутосомно-доминантный, с высокой пенетрантностью гена. Частота встречаемости - 1 : 25 000.
Синдром Марфана вследствие мутации гена фибриллина-1 (замена пролина на аргинин) локализованном в длинном плече 15 хромосомы, поле 21 (15ql5-q21.3).
В клинической картине со стороны скелетно-мышечной системы отмечается: высокий рост; астеническое телосложение; арахнодактилия (длинные тонкие пальцы); деформация грудной клетки; высокое арковидное небо; кифосколиоз; слабость связочного аппарата. Характерные изменения сердечно-сосудистой системы заключаются в дилатации корня аорты, аортальной регургитации, расслаивающейся аневризме аорты, пролапсе митрального клапана, регургитации крови при недостаточности митрального клапана. Имеет место патология глаз: иридоденез (дрожание хрусталика вследствие слабости цинновой связки), подвывих хрусталика, отслойка сетчатки, близорукость высокой степени. Редко встречаются геморрагический синдром и спонтанный пневмоторакс.
Диагностика
Для установления диагноза синдрома Марфана используют критерии нозологии Ghent, принятые в 1996 году, которые являются результатом пересмотра ранее существовавших критериев (Berlin) от 1988 года, которые представлены в таблице
|
Система |
Главные критерии |
Малые критерии |
|
Скелетная |
Килевидная деформация грудной клетки; |
Воронкообразная деформация грудной клетки; |
|
Воронкообразная деформация грудной клетки, требующая хирургического лечения; |
Гипермобильность суставов; | |
|
Отношение длины верхнего сегмента тела к нижнему <0,86 или размаха рук к росту > 1,05; |
Высокое небо и неровно растущие зубы; | |
|
Сколиоз (>20°) или спондилолистез; |
Характерное лицо | |
|
Ограничение разгибания в локтевом суставе (<170°); | ||
|
Плоскостопие; | ||
|
Протрузия вертлужной впадины. | ||
|
Органы зрения |
Вывих хрусталиков (эктопия зрения хрусталиков) |
Увеличение аксиального размера глазного яблока (причина миопии); Уплощение роговицы; |
|
Гипоплазия радужки или целиарной мышцы (причина сужения зрачка). | ||
|
Сердечно-сосудистая |
Дилатация корня аорты Расслоение восходящей аорты; |
Пролапс митрального клапана; дилатация легочной артерии после сорокалетнего возраста; кальцификация митрального кольца после сорока лет; дилатация или расслоение иных участков аорты. |
|
Дыхатель-ная |
Нет |
Спонтанный пневмоторакс; |
|
Апикальные пузыри. | ||
|
Кожа |
Нет |
Атрофические стрии; Рецидивирующие грыжи |
|
Твердая мозговая оболочка |
Эктазия пояснично-крестцового отдела. |
Нет |
|
Генетичес-кие признаки |
Наличие независимых критериев у родителей, детей или сибсов. Мутации, характерные для синдрома Мар-фана в гене фибриллина-1. Наследование маркерного гаплотипа ДНК, сцепленного с синдромом Марфана в семье. |
Нет |
Таким образом:
- - Для всех систем, кроме скелетной системы, достаточным условием считается наличие одного главного критерия или одного малого критерия. - Для диагноза синдрома Марфана необходимо, как минимум, наличие по одному главному критерию в двух системах и одного малого в третьей. Изменение твердой мозговой оболочки и генетические признаки являются дополнительными критериями. - Арахнодактилию выявляют с помощью признака большого пальца Steinberg (при сгибании большого пальца поперек ладони, его ногтевая фаланга выступает за ульнарный край) и признака Walker-Murdoch (перекрывание концевых фаланг большого пальца и мизинца при охвате ими запястья противоположной руки). - Цифры, характеризующие соотношение сегментов тела, являются объективными критериями марфаноидного габитуса. Нижний сегмент измеряется от симфиза лобка до пола, длину верхнего сегмента получают вычитанием полученной цифры из роста пациента. - Протрузию вертлужной впадины определяют путем рентгенографии тазобедренных суставов, эктазию твердой мозговой оболочки - МРТ исследованием. - Дилатация аорты при синдроме Марфана, обычно, начинается с синуса Вальсальвы. Диаметр этого синуса, наряду с другими размерами аорты, измеряют при проведении трансторакальной ЭХО-КГ и оценивают в соответствии с возрастными нормами и площадью поверхности тела пациента. Увеличение диаметра корня аорты повышает риск ее расслоения. В качестве вспомогательных методов оценки состояния аорты, можно применять трансэзофагальную ЭХО-КГ, МРТ или КТ. Некоторые признаки синдрома Марфана, такие как эхокардиаграфические находки, эктопия хрусталика, сколиоз, соотношение верхнего сегмента к нижнему и протрузия вертлужной впадины, могут появиться по мере роста организма. - Для молодых пациентов с семейной историей синдрома Марфана, которые не имеют убедительных клинических признаков, а также для молодых пациентов с Марфаноподобными признаками, но без семейного анамнеза, необходимо постоянное наблюдение до возраста 18 лет. - Пробанд с подозрением на синдром Марфана должен наблюдаться клиническим генетиком, кардиологом, офтальмологом и врачом лучевой диагностики, в соответствии со следующим алгоритмом.
Пациентка М, 17 лет. Диагноз синдром Марфана, поставлен в 3 года.
При обследовании выявлено: миопия высокой степени, дислокация хрусталиков, сколиоз, дилатация корня аорты с недостаточностью клапана, пролапс митрального клапана с его недостаточностью.
Фото 1 Сколиоз. Обратите внимание на рост пациентки по сравнению с ее матерью.
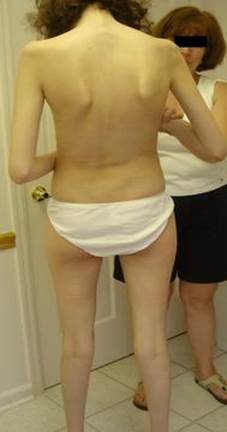
Фото 2 Деформация грудной клетки

Фото 3 Арахнодактилия пальцев стопы
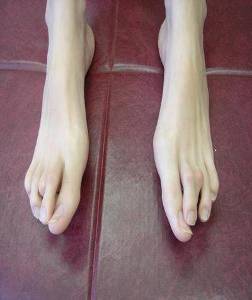
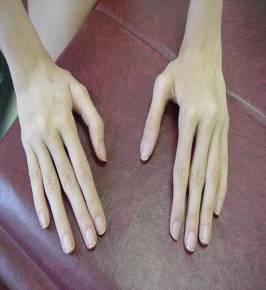
Фото 4 Арахнодактилия пальцев кисти
Дифференциальный диагноз. Существует много заболеваний, имеющих клиническую картину аналогичную синдрому Марфана.
Так, например гомоцистинурия, для которой характерны нарушения строения скелетно-мышечной и сердечно-сосудистой систем. Однако, при гомоцистинурии выявляется умственная отсталость, а при анализе мочи - гиперэкскреция гомоцистина и метионина, что не определяется при синдроме Марфана.
Синдром Билса (Beals syndrome или врожденной контрактурной арахнодактилии, ассоциированной с мутациями в гене фибриллина 2). Является разновидностью болезни Марфана с нарушением синтеза белка фибриллина-2, что проявляется контрактурами суставов и аномалией строения ушной раковины.
Трисомия 8 имеет костные проявления, как при синдроме Марфана, но без глазных и сердечно-сосудистых признаков. Марфаноидное телосложение с микроцефалией и гломерулонефритом. Лабораторные исследования неспецифичны. Отмечают непостоянную гиперэкскрецию гликозаминогликанов и оксипролина с мочой.
Марфаноидный фенотип встречается при синдроме Lujan-Fryns (Х-сцепленное заболевание), синдроме Shprintzen-Goldberg (аутосомно-доминантное заболевание) и краниосиностозе. У некоторых больных с синдромом Shprintzen - Goldberg обнаружены мутации в гене фибриллина 1, что может быть расценено как необычный вариант синдрома Марфана.
Другие болезни отличить от синдрома Марфана бывает сложно. Например, синдром MASS (миопия, пролапс митрального клапана, дилатация аорты, изменение кожи и скелета) можно расценить, как умерено выраженный синдром Марфана. При этом заболевании иногда находят мутации в гене фибриллина-1, однако дилатация аорты у больных менее выражена, и риск развития аневризмы низкий. Кроме того, встречается сочетание пролапса митрального клапана с деформацией грудной клетки (чаще воронкообразной), но без других признаков синдрома Марфана. В одном из таких случаев была обнаружена мутация в гене фибриллина 1, однако широких молекулярно-генетических исследований этого заболевания не проводилось. Изменения скелета, характерные для синдрома Марфана и мутации в гене фибриллина 1 описаны при аутосомно-доминантной эктопии хрусталиков. Описана также изолированная наследственная аневризма аорты, ассоциированная с еще некартированными генами на 5 и 11 хромосоме.
Если ни один из перечисленных диагнозов не поставлен, у больного - неклассифицированный комплекс дефектов развития и марфаноподобный фенотип (арахнодактилия плюс долихостеномелия).
Лечение. Приемлемым для пациентов с синдромом Марфана является низкий или средний уровень физической активности. Из-за риска сердечно-сосудистых осложнений и возможной дислокации хрусталиков, не рекомендуется заниматься контактными видами спорта, при которых существует вероятность телесного повреждения (например, регби, прыжки, конный спорт). Следует также избегать подводного плавания, из-за риска развития пневмоторакса.
Медикаментозное лечение больных с синдромом Марфана заключается в коллагеннормализующая терапия. Метод основан на коррекции метаболизма коллагена и других компонентов соединительной ткани.
Симптоматическое лечение проявлений синдрома Марфана касается коррекции зрения и поражений скелета. Офтальмологические нарушения (миопия, астигматизм) подлежат коррекции с помощью очков либо контактных линз, устранению подлежат в первую очередь воронкообразная и килевидная деформация грудной клетки.
Наиболее частым поражением скелета является воронкообразная деформация грудной клетки (ВДГК). В основе ВДГК лежит дизгистогенез реберных хрящей при опережении их роста; выраженность деформации определяют с помощью индекса Гижицкой. Лечение ВДГК только хирургическое - торакопластика (попытки консервативной профилактики и лечения к успеху не приводят). Показания к торакопластике функциональные. При западении передней стенки грудной клетки происходит снижение объема грудной полости и недостаточное расправление легких. Это приводит к уменьшению площади альвеолярных мембран, снижению диффузии кислорода из альвеолярного воздуха в кровь. Организм компенсирует это состояние усилением легочного кровотока (возникает перегрузка правых отделов сердца), снижением потребления кислорода за счет уменьшения массы тела и увеличением кислородной емкости крови. Торакопластика показана при воронкообразной деформации грудной клетки II-III степени, а также если выявляются два из трех признаков перенапряжения кардиореспираторной системы: ЭКГ-признаки перегрузки правых отделов сердца; дефицит массы тела более чем на 20% от среднеевропейской нормы; увеличение числа эритроцитов крови, уровня гемоглобина и (или) цветового показателя более чем на 20% от нормы. Оперировать больных следует в возрасте старше 4 лет; оптимальный возраст для операции - 5-7 лет. Часто возникающие у больных этой группы интра - и послеоперационные осложнения обусловливают высокую послеоперационную летальность (до 30%). В настоящее время операции осуществляются по методике Саламаа-Палтиа в собственной модификации. К операции по поводу килевидной деформации грудной клетки при синдроме Марфана следует подходить еще осторожнее (килевидная деформация не вызывает функциональных нарушений, и показания к ее хирургической коррекции исключительно косметические). Рекомендуется методика Равича на фоне коллагеннормализующей терапии.
Сердечно-сосудистые осложнения включают: пролапс и регургитацию митрального клапана, дилатацию левого желудочка и легочной артерии. Но наиболее общей причиной ухудшения состояния и смертности является дилатация корня аорты. Несостоятельность аортального клапана, обычно, как следствие дилатации корня аорты, и риск разрыва аорты значительно повышается, если диаметр синуса Вальсальвы превышает 5,5 см у взрослых. Окклюзия коронарных стволов расслаивающимся корнем аорты может привести к инфаркту миокарда. Аорта больных с синдромом Марфана гистологически характеризуется фрагментацией и беспорядочным расположением эластичных фибрилл, особенно в гладкомышечных клетках. Коллаген и мукополисахариды, накапливающиеся между клетками, создают картину "кистозной медиальной дегенерации", хотя истинные кисты отсутствуют. Мукополисахариды, откладывающиеся в клапанах, могут стать причиной утолщения их стенок. Молекулярной основой этих изменений является аномальный фибриллин - важный компонент миофибрилл. Дегенерация фибрилл аорты приводит к снижению эластичности аорты и увеличению скорости пульсовой волны. Это может быть подтверждено ЭХО-КГ в любом возрасте, или МРТ, хотя у детей она менее показательна. В норме, с возрастом, аорта постепенно расширяется и становится менее упругой, но при синдроме Марфана возрастные изменения более заметны.
Больным с синдромом Марфана назначают пропранолол, атенолол и метопролол, которые увеличивают эластичность и снижают резистентность аорты, а также скорость пульсовой волны. Абсолютным показанием для назначения бета-блокаторов является дилатация аорты более 4 см.
Выделены факторы риска расслоения аорты при синдроме Марфана:
- - диаметр аорты > 5 см у взрослых; - распространение дилатации за пределы синуса Вальсальвы; - быстро прогрессирующая дилатация (> 5% или 2 мм в год, у взрослых); семейные случаи расслоения аорты
Все пациенты с синдромом Марфана ежегодно должны проходить клинический осмотр и трансторакальную ЭХО-КГ. У детей ЭХО-КГ рекомендуется проводить с интервалом 6-12 месяцев, в зависимости от диаметра и скорости дилатации аорты. Профилактическое хирургическое вмешательство на аорте должно быть предпринято, если диаметр синуса Вальсальвы превышает 5,5 см у взрослых и 5,0 см у детей.
Предлагается использовать антагонисты кальция или ингибиторы ангиотензин конвертирующего фермента, хотя пока это лишь теоретические предположения. На культуре клеток аорты больных с синдромом Марфана показано, что ингибиторы ангиотензин конвертирующего фермента и блокаторы рецепторов ангиотензина II препятствуют апоптозу гладкомышечных клеток сосудов.
Тест-контроль к разделу ІY - Б
Соединительный ткань дисплазия
27. Синдром Марфана - наследственное заболевание соединительной ткани с вовлечением, перечисленных ниже структур:
A. Кроветворной системы
B. Скелетно-мышечной и сердечно-сосудистой систем, патологией глаз
C. Эндокринной системы
D. Связочного аппарата, сухожилий
E. Центральной нервной системы
28. Какой тип наследования синдрома Марфана:
A. Аутосомно-доминантный
B. Аутосомно-рецессивный
C. Рецессивный, сцепленный с Х-хромосомой
D. Неизвестный
29. Клиническая картина синдрома Марфана обусловлена:
A. Недостаточностью коллагена
B. Мутацией в гене фибриллина-1
C. Высоким уровнем лейцина
D. Высоким уровнем гомоцистина
30. Для синдрома Марфана характерна перечисленная ниже симптоматика:
A. Гиперакузия, плохой сон, задержка двигательного развития, симптом "вишневой косточки" на глазном дне
B. Аномалии скелета, ломкость и хрупкость костей, глухота
C. Отставание в психическом развитии, гипогликемия, ацетонурия, гиперлипидемия
D. Высокий рост, астеническое телосложение, арахнодактилия, деформация грудной клетки, арковидное небо
E. Повышенная растяжимость кожи, разболтанность суставов, геморрагический диатез, плохое заживление ран
31. Для синдрома Марфана наиболее характерными являются перечисленные ниже изменения со стороны сердечно-сосудситой системы:
A. Развитие синдрома Рейно
B. Врожденные пороки сердца (тетрада Фалло, дефект межжелудочковой перегородки, транспозиция магистральных сосудов)
C. Дилатация корня аорты, аортальная регургитация, расслаивающаяся аневризма аорты, пролапс митрального клапана
D. Формирование гипретонической болезни
32. Из перечисленных ниже видов спорта выберите рекомендуемые, для детей с синдромом Марфана:
A. Бокс, регби
B. Ходьба на лыжах, плавание
C. Прыжки
D. Конный спорт
E. Дайвинг
F. Парашютный спорт
33. Патогенетическое лечение детей с синдромом Марфана включает в себя:
A. Гемостатическую терапию
B. Коллагеннормализующее лечение
C. Коррекцию аномалий развития скелета
D. Аортопластику
34. Симптоматическое лечение детей с синдромом Марфана включает в себя:
A. Гемостатическую терапию
B. Коррекцию зрения и поражений скелета, аортопластику
C. Иммунокоррегирующую терапию
D. Витаминотерапию
35. Какие наиболее частые осложнения со стороны сердечно-сосудистой системы при деформации грудной клетки у детей с синдромом Марфана:
A. Приобретенные пороки сердца
B. Гипертоническая болезнь
C. Артериальная гипотензия
D. Кардиомиопатия
E. Врожденные пороки сердца
36. Показаниями для торакопластики у детей с синдромом Марфана являются:
A. Воронкообразная деформация грудной клетки II-III степени
B. Частые острые респираторные заболевания
C. Перегрузка левых отделов сердца
D. Возраст до 4-х лет
37. Препаратами выбора для профилактики дилатации и расслоения аорты являются:
A. Бета-блокаторы
B. Витамины
C. Препараты L-карнитина
D. Блокаторы кальциевых каналов
38. Факторами риска расслоения аорты при синдроме Марфана являются:
A. Воронкообразная деформация грудной клетки II-III степени
B. Диаметр аорты >5 см, распространение дилатации за пределы синуса Вальсальвы, быстро прогрессирующая дилатация (> 5% или 2 мм в год, у взрослых) семейные случаи расслоения аорты
C. Диаметр аорты ? 5 см, прогрессирующая дилатация > 5% в год, у взрослых, семейные случаи расслоения аорты
D. Перегрузка левых отделов сердца
E. Возраст до 4-х лет
39. Как часто, у детей с синдромом Марфана, рекомендуется проводить ЭХО-КГ:
A. Один раз в 6-12 месяцев
B. Один раз в месяц
C. Один раз в 3 года
D. Один раз в квартал
Раздел ІY - В НЕСОВЕРШЕННЫЙ ОСТЕОГЕНЕЗ
Несовершенный остеогенез (болезнь Лобштейна) -- наследственное заболевание, характеризующееся генерализованным дефицитом костной массы (остеопения) и чрезвычайно выраженной хрупкостью, ломкостью костей. Приблизительно у 95% больных имеются мутации генов, кодирующих синтез про-а, и про-а2 пептидов коллагена 1-го типа.
Частота заболевания различна в зависимости от типа. І тип несовершенного остеогенеза встречается с частотой 1 на 30 000, II тип -- с частотой 1 на 60 000, III и IV типы -- с частотой 1 на 20 000 человек.
Наиболее признанной классификацией несовершенного остеогенеза является классификация, предложенная Sillence. Выделяют 4 типа заболевания в зависимости от клинических проявлений и типа наследования.
Классификация несовершенного остеогенеза (по Sillence)
|
Тип |
Ломкость костей |
Голубые склеры |
Аномалии зубов |
Глухота |
Тип наследования |
|
I |
Легкая степень |
Определяются |
Отсутствуют при подтипе І А, имеются при подтипе І Б |
Имеется у большинства Больных |
Аутосомно - доминантный |
|
II |
Резко выраженная |
Определяются |
Имеются в некоторых случаях |
Отсутствует |
Спорадический, реже - аутосомно- Рецессивный |
|
III |
Выраженная |
Голубой цвет склер при рождении |
Имеются в некоторых случаях |
Встречается очень часто |
Аутосомно - рецессивный |
|
IV |
Вариабельный признак |
Не опреде - ляются |
Отсутствуют при ІVА подтипе выявляются При ІVБ подтипе |
Встречается очень часто |
Аутосомно - доминантный |
Клиническая картина
Аномалии скелета. Поражение костей наблюдается при всех типах болезни, но наиболее выражены при II и ІII типах. Обращает внимание, ломкость и хрупкость костей, множественные, часто повторяющиеся, переломы различной локализации. Переломы возникают под влиянием минимальных физических воздействий, и развиваются уже в раннем детском возрасте, иногда еще во внутриутробном периоде или в периоде новорожденности. После окончания пубертатного периода частота переломов несколько уменьшается. Переломы костей, могут привести к низкорослости, различным костным деформациям, кифосколиозу. В свою очередь, резко выраженные кифосколиоз и деформации грудной клетки способствуют нарушению дыхания и развитию легочной гипертензии и хронического легочного сердца. При рентгенологическом исследовании костей и позвонков определяется остеопороз (остеопения). Характерен гиперостоз затылочной кости.
Несовершенный дентиногенез. Проявляется клинически тем, что молочные зубы обычно мельче, чем в норме, а постоянные - приобретают острую форму. Из-за неправильного отложения дентина зубы могут иметь желтоватый, желтовато-коричневый или голубовато-серый цвет.
Глухота. Потеря слуха обычно начинается во второй декаде жизни и в возрасте старше 30 лет наблюдается у 90% больных. Глухота может быть кондуктивной (вследствие нарушения прохождения звуковых колебаний через среднее ухо на уровне недостаточно оссифицированного стремени), нейросенсорной или смешанной.
Другие клинические проявлений. Часто у многих больных наряду с поражением костей обнаруживаются аномалии и других видов соединительной ткани. Могут наблюдаться истончение, растяжимость и легкая ранимость кожи, как при синдроме Элерса-Данло, гипермобильность суставов. У некоторых больных выявляются пороки сердца (митральная недостаточность, реже -- недостаточность клапана аорты).
У 25% больных имеются проявления геморрагического диатеза в виде кожных геморрагий различной выраженности (нередко это обширные экхимозы), могут наблюдаться носовые кровотечения. Геморрагический синдром обусловлен хрупкостью стенок кровеносных сосудов и на определенном этапе развития болезни может стать важнейшим клиническим проявлением.
Диагностика несовершенного остеогенеза обычно несложна при наличии при наличии кардинальных клинических признаков заболевания: частых переломов; голубых склер; глухоты или снижения слуха; несовершенного дентиногенеза; семейных случаев болезни; выраженной остеопении.
Тест-контроль к разделу ІY - В
40. Несовершенный остеогенез -- заболевание, характеризующееся:
A. Скелетно-мышечной и сердечно-сосудистой систем, патологией глаз
B. Патологией эндокринной системы
C. Остеопенией, хрупкостью костей
D. Поражением связочного аппарата, сухожилий
E. Патологией центральной нервной системы
41. Выберите критерии, по степени выраженности которых, выделяют типы несовершенного остеогенеза:
A. Ломкость костей, голубые склеры, аномалии зубов, глухота
B. Гипермобильность суставов, хрупкостью костей
C. Поражение связочного аппарата, сухожилий
D. Геморрагический синдром, остеопения
Похожие статьи
-
Недифференцированные ДСТ -- это генетически гетерогенная группа нозологических форм, ассоциированных с развитием многочисленных сопутствующих хронических...
-
Болезнь (синдром) Шегрена. - Суставной синдром при диффузных заболеваниях соединительной ткани
Синдром Шегрена называется еще "сухим" синдромом, так как основным симптомом является сухость слизистых вследствие поражения желез, увлажняющих своим...
-
Системная склеродермия (ССД). - Суставной синдром при диффузных заболеваниях соединительной ткани
Системная склеродермия - полисистемное заболевание, характеризующееся воспалительными, васкулярными и фиброзными изменениями в коже и различных...
-
ІY - Г. ЭЛАСТИЧЕСКАЯ ПСЕВДОКСАНТОМА - Наследственные болезни обмена соединительной ткани
Эластическая псевдоксантома -- врожденное заболевание соединительной ткани, характеризующееся кальцификацией эластиновых волокон. Основной генетический...
-
Дисплазия (греч.) означает нарушение развития органов и тканей в эмбриональном и постнатальном периодах. Применительно к соединительной ткани этот термин...
-
Клиника суставного синдрома - Суставной синдром при диффузных заболеваниях соединительной ткани
В клинической картине суставного синдрома можно выделить субъективные и объективные признаки. Боли в суставах являются постоянным симптомом при...
-
Системная красная волчанка (СКВ). Системная красная волчанка (СКВ) - болезнь неизвестной этиологии с преимущественным системным поражением соединительной...
-
Суставной синдром - характерный симптомокомплекс, проявляющийся болями в суставах, их дефигурацией и деформацией, ограничением движений в суставах,...
-
СТРУКТУРА И ФУНКЦИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ - Наследственные болезни обмена соединительной ткани
Соединительная ткань (СТ) составляет 50% массы тела человека и является интегрирующим звеном различных функций органов и тканей. Соединительная ткань...
-
Геморрагический васкулит (болезнь Шенлейна - Геноха) - Заболевания крови у детей
Наиболее частым заболеванием из группы вазопатий является геморрагический васкулит(болезнь Шенлейна - Геноха). Геморрагический васкулит - достаточно...
-
Наследственные болезни человека - Генетика человека
Наследственные болезни человека можно разделить на две группы: генные заболевания и хромосомные, связанные с нарушением их числа и структуры. Генные...
-
Заключение, Список литературы - Суставной синдром при диффузных заболеваниях соединительной ткани
Суставной синдром наблюдается при различных заболеваниях - ревматических, острых инфекционных, эндокринных и др. Возникновение боли связывают с...
-
Дерматомиозит (полимиозит). - Суставной синдром при диффузных заболеваниях соединительной ткани
Дерматомиозит относится к диффузным заболеваниям соединительной ткани. Преимущественно поражаются скелетные мышцы и кожа. Если изменения кожи...
-
ЛИТЕРАТУРА - Наследственные болезни обмена соединительной ткани
ОСНОВНАЯ: 1. Дитячі хвороби. / за ред. В. М.Сидельнікова, В. В. Бережного. - К. Здоров'я, 1999. - 734с. 2. Майданник В. Г. Педиатрия (2-е изд.) - Х.:...
-
Дифференциальный диагноз - Хроническая обструктивная болезнь легких
На ранних этапах развития ХОБЛ следует различать ХОБ и БА, т. к. в это время требуются принципиально различные подходы к лечению каждого из этих...
-
Иммунодефициты (ИД) - Характеристика иммунной системы
Иммунодефициты как (лат. imunitas - освобождение, избавление от чего либо; deficient - недостаточный, нехватающий, неполный)-- недостаточное...
-
Гемобластозы, Лейкозы - Заболевания крови у детей
Гемобластозы - опухолевые заболевания системы крови, подразделяющиеся на 2 большие группы: лейкозы и лимфомы. Лейкозы - группа злокачественных...
-
Психические изменения при эндокринных заболеваниях носят полиморфный характер, но их развитие подчиняется определенным закономерностям, которые сводятся...
-
Общая характеристика сахарного диабета, Определение и классификация - Изменение при сахарном диабете
Определение и классификация Сахарный диабет(diabetes mellitus) представляет собой хроническое нарушение обмена веществ, обусловленное абсолютной или...
-
Общий осмотр - Основные методы обследования больного при различных заболеваниях
Общий Осмотр (inspectio) больного как диагностический метод сохранил свое значение для врача любой специальности, несмотря на все увеличивающееся...
-
Введение, Общая характеристика сердечной мышечной ткани - Характеристика сердечной мышечной ткани
В современной медицине все больший интерес вызывают вопросы лечения и профилактики заболеваний сердечно-сосудистой системы, возникновение которых в...
-
Актуальность темы. Санаторно-курортное лечение на этапе функциональных расстройств организма полностью отвечает профилактическому направлению...
-
Травматические поражения нервных стволов часто встречаются в связи с бытовым, транспортным или производственным травматизмом. В большинстве случаев в...
-
Воспалительные заболевания мышц (миозиты) - общее название патогенетически разнородных заболеваний мышц, характеризующихся нарушением сократительной...
-
Отеки, Нарушения зрения - Эссенциальная артериальная гипертензия (гипертоническая болезнь)
Отеки на ногах могут указывать на наличие бивентрикулярной сердечной недостаточности и застоя крови в венах большого круга кровообращения. Однако очень...
-
Общие сведения - Флегмонозный аппендицит в инфильтрате. Местный неотграниченный серозный перитонит
Дата рождения: 01.10.1957 (53 года) Пол: женский Национальность: русская Место работы: ООО "Центр моды Елена" Должность: закройщик Домашний адрес...
-
Актуальность темы. Усовершенствование дентальных устройств, материалов для изготовления протезов, новаторские идеи хирургического лечения позволили...
-
Этиология Возбудитель заболевания относится к дерматотропным поксвиру-сам. Поражает различные отделы кожи, в том числе лица и век. Передается...
-
БОЛЕЗНИ ЖЕЛУДКА, Гастрит - Заболевания желудка и кишечника
Среди заболеваний желудка наибольшее значение имеют хронический гастрит, язвенная болезнь и рак. Гастрит Гастрит -- воспаление слизистой оболочки...
-
Одновременное заболевание птиц кокцидиозом и колибактериозом - Ассоциативные болезни птиц
Высокая концентрация поголовья птиц на ограниченных площадях при современном ведении птицеводства на промышленной основе создает предпосылки для...
-
Анемия - Заболевания крови у детей
Анемия гемобластоз кровь Анемия (малокровие) - заболевание крови, характеризующееся уменьшением общего количества гемоглобина в крови, снижением его...
-
Аритмии сердца - Заболевание сердечно-сосудистой системы
Аритмии сердца - различные отклонения в образовании или проведении импульсов возбуждения в сердце, чаще всего проявляющиеся нарушениями ритма или темпа...
-
Злокачественная АГ -- это синдром, характеризующийся значительным повышением АД, быстрым прогрессированием органических изменений в органах-мишенях...
-
Патологии мышления у больных шизофренией посвящены многочисленные исследования. В работах Выготского, Биренбаум, Зейгарник и др. содержатся указания на...
-
Геморрагические диатезы - Заболевания крови у детей
Геморрагические диатезы - это такие патологические состояния, которые характеризуются склонностью к последующему развитию синдрома повышенной...
-
Больные с органическими заболеваниями головного мозга справлялись лучше с вербальными заданиями, чем с невербальными. Обращала на себя внимание большая...
-
Плечелопаточный периартоз - Заболевания периферической нервной системы
Мышечно-тонические и нейродистрофические нарушения касаются тканей, окружающих плечевой сустав. В клинической картине плече-лопаточного периартроза...
-
Эндокринные полиневропатии - Заболевания периферической нервной системы
Наиболее частой причиной периферической невропатии гормонального характера является сахарный диабет. Клинические проявления диабетической полиневропатии...
-
Инфекционно-аллергические конъюнктивиты - Острые заболевания конъюнктивы
Различные бактериальные, вирусные, грибковые и паразитарные аллергены могут вызывать развитие аллергической реакции в различных тканях глаза, в том числе...
-
Основные стадии в патогенезе СПИДа - Характеристика иммунной системы
1) инкубационный период или первичная латентная стадия (серонегативная) 2) стадия выраженной вирусной репродукции и первичного иммунного ответа...
ІY. ОБЩАЯ ХАРАКТЕРИСТИКА ЗАБОЛЕВАНИЙ, ОТНОСЯЩИХСЯ К ДИФФЕРЕНЦИРОВАННОЙ ДИСПЛАЗИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ - Наследственные болезни обмена соединительной ткани